これで完璧! 低栄養の看護計画 ~アセスメントやケア方法、メカニズム~ -

低栄養は、食事量の少なさやバランスの悪い食事を継続的に摂取することによって起きるもので、「健康に生きるための栄養素が摂取できていない状態」と定義されます1)。特に高齢者ではサルコペニア発症や褥瘡のリスクが高まるなどさまざまな影響があるため、初期の段階から対処する必要があります。
また食事には生きる喜びという側面もあるため、看護の際には患者さんのからだの状態や症状だけでなく、社会的な環境やこころの問題にも配慮しなければなりません。
本コンテンツでは、低栄養の患者さんの看護計画に必要な観察項目やアセスメントのヒント、また低栄養改善のための指導方法について解説します。
監修者からのメッセージ
神戸学院大学 栄養学部 教授 栢下 淳先生
高齢者に多い低栄養には、食欲の低下、認知機能の低下、孤独感、貧困などさまざまな背景があります。また、嚥下機能が低下した場合には形態調整食を提供しますが、柔らかく仕上げるために水分を多く含ませることで、単位重量当たりのエネルギー・栄養素含量が低下し、低栄養に陥りやすいことが知られています。低栄養は、身体機能の低下、さらには寝たきりとなるリスクを高めるため、患者さんのからだとこころの両方の側面から、適切に看護を行いたいものです。
このコンテンツで、低栄養についての知識を学び、効果的な看護につなげていきましょう。
低栄養とは? 原因とそのメカニズム
低栄養とは、「健康に生きるために必要な栄養素が摂取できていない状態」です1)。
多くは高齢者にみられ、その背景には、食欲・活動量の低下や嚥下機能・咀嚼機能の低下など加齢に関わる問題、孤独感やうつ状態などのこころの問題、多剤服用といった病気に関連する問題があります。
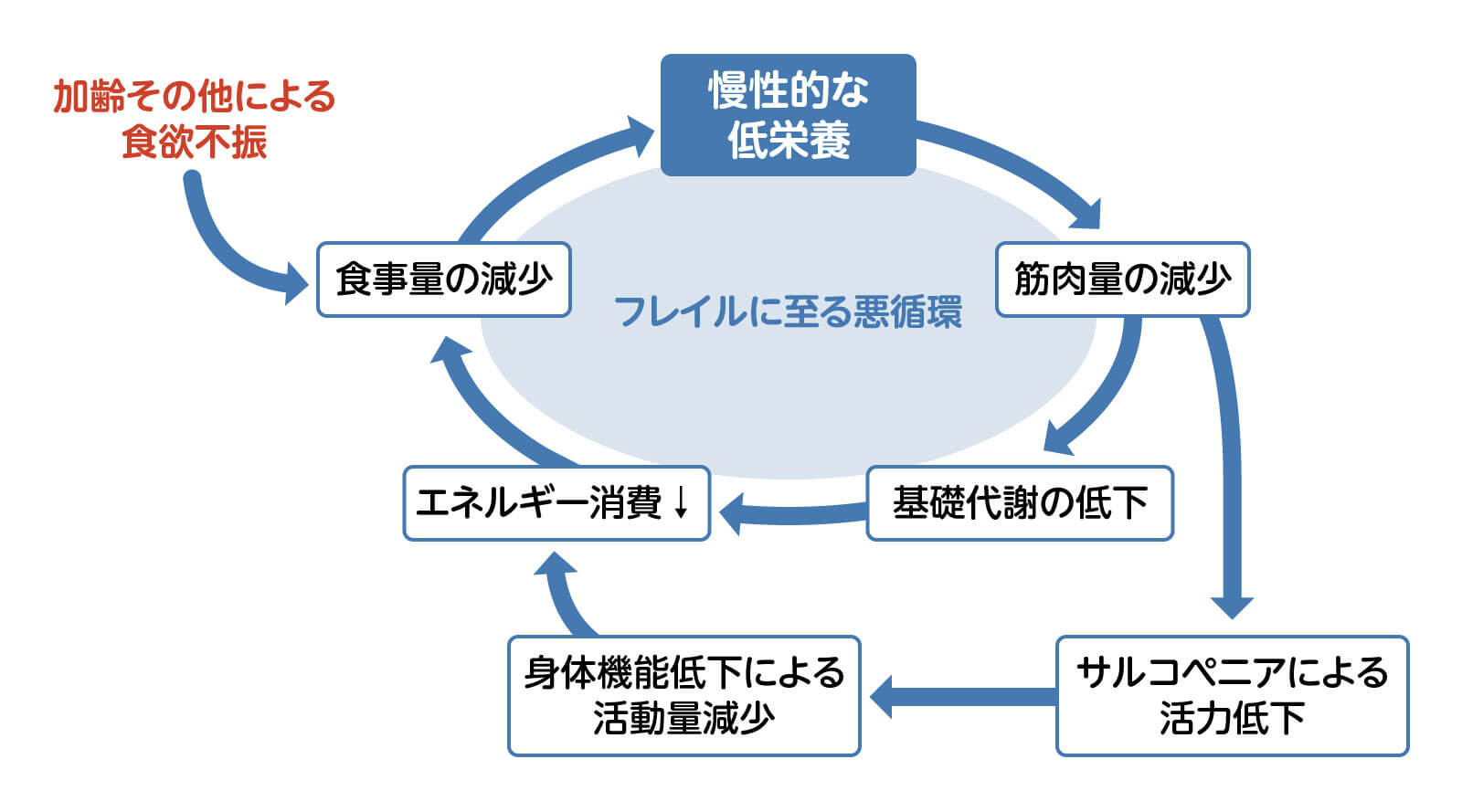
高齢者における低栄養は、対処しなければ筋肉量の減少、身体機能の低下、活動量の減少、食欲の低下からさらに低栄養が悪化する、というような悪循環をきたし、ついにはフレイル(虚弱)を引き起こすとされています2)。フレイルは死亡や要介護状態などの重要な転帰に至りやすいことから、そのきっかけとなる低栄養には、早い段階から適切に対処することが必要です。
低栄養はその成り立ちから、主にエネルギーが不足するマラスムス型、主にたんぱく質が不足するクワシオルコル型に分類されます。しかし実際にはこの2つの型が混在していることが多く、エネルギー・たんぱく質の両方が不足している場合が多いとされています3)。
低栄養状態の指標
低栄養は、気付かないうちに次第に進行していくことがあります。そのため、普段から継続的に栄養状態を評価しておくことが重要です。
栄養状態の評価指標としては、以下のようなものが使われています4)。
- 体重:6か月間に2~3kgの体重減少は低栄養状態のリスクありとされています。
- BMI:18.5kg/m2未満はやせとされていますが、国民健康・栄養調査では65歳以上はBMI20 kg/m2以下を低栄養傾向としており、令和元年では、男性 12.4%、女性 20.7%が該当しています。また、日本人の食事摂取基準(2020年版)では65歳以上が目標とするBMIは21.5-24.9 kg/m2としており、高齢者の体重管理は重要です。
- 血清アルブミン値:アルブミンは肝臓で作られるたんぱく質で、血漿に含まれるたんぱく質の60~70%を占め、血液の浸透圧を調節しています5)。食事によって摂取されるたんぱく質の量が減ると、血清アルブミン値も低くなり、3.8 g/dl以下は低栄養状態のリスクありとされます。入院患者では3.5g/dl未満のものが約40%との報告もありますので、日ごろから低栄養になっていないかを留意する必要があります。
上記以外に、食事の量や日々の活動量、心理的な状態も低栄養状態を評価するうえで考慮される指標です。また、質問紙によるスクリーニングも有用です。栄養スクリーニングとしてはMNA-SFやSGAを使用することが多いです。

低栄養の症状
低栄養では、エネルギー摂取不足およびたんぱく質摂取不足、ビタミンやミネラルの摂取不足のほか、脱水による症状があらわれます6)。
-
外見の変化
・髪の毛が抜ける、退色する
・筋肉や皮下脂肪が少なくなり、やせる
・皮膚が乾燥し、張りがなくなる -
からだの症状
・下痢
・咀嚼力低下、嚥下機能低下によりむせやすくなる
・傷の治りが悪くなる
・むくみやすくなる
・免疫力低下のため、風邪などの感染症にかかりやすい
・だるい
・ふらふらする
・無月経 -
こころの症状
・怒りっぽくなる
・物事に関心がなくなる
・性欲が低下する
低栄養の看護計画と看護目標
低栄養は食事量の少なくなる高齢者にみられます。しかしそのまま放置すると、全身の筋力が低下するサルコペニア発症のきっかけになるほか、疾患がある場合はその予後にも影響するおそれがあります。
一方で食事はただ生体機能を維持するためのものではなく、患者さんの好みや心理も大きく影響するため、看護の際は、摂食量や食事の内容だけでなく、患者さんの食に対する思いや社会的状況も考慮するようにしましょう。
看護問題と看護目標
低栄養状態の患者さんの看護問題および看護目標として考えられるものを紹介します。
- 看護問題:食欲不振
看護目標:食べたいという意欲を持ってもらう
食欲不振の背景には、加齢によるものや活動量の少なさのほか、疾患や薬剤の問題、孤独感やストレスなどさまざまな要因があります。適切な観察やアセスメントにより、食欲不振の原因を正しく評価することが重要です。また、嗜好性を調査し、その情報を栄養科と共有して対応することも考えられます。 - 看護問題:がん患者の低栄養
看護目標:がん治療継続に必要な体力を食事によって維持する
がん患者の治療では、化学療法や放射線療法などを用いて治療を行うことが多く、食欲不振、吐き気、味覚異常、口内炎などが生じることも多いです。その結果、少量しか食べられない、味がしない、臭いで気分が悪くなるなどの事象がおこるため低栄養に陥りやすくなります。
低栄養になると体力および免疫力が低下しやすく、適切な治療継続が難しくなる場合があります。対応として、食べやすくエネルギーやたんぱく質の多い食事、消化のよいもの、臭いの少ないものなどを管理栄養士と協議しながら提案しましょう。また、経腸栄養剤の利用も考えられます。免疫能に関与する成分が入った経腸栄養剤や、単位重量当たりのエネルギーの高いもの(高濃度)もありますので、患者さんの状態に合わせて選択してください。 - 看護問題:脳卒中患者の低栄養
看護目標:回復期のリハビリに必要な体力を食事によって維持する
脳卒中の急性期では常食を経口摂取できない場合が多く、咀嚼機能や嚥下機能を適切に把握して、その状態にあった食形態を提供します。形態調整した食事は柔らかく仕上げるため、加水量が多く単位重量当たりの栄養価が低くなるため、低栄養に陥りやすいことが知られています。経口摂取できる量が少ない場合には、経腸栄養剤の利用を考えます。禁食と判断され静脈栄養で管理する場合、必要栄養量が投与されていない場合が多いので、できるだけ早く経腸栄養を併用することも必要です。 - 看護問題:慢性腎臓病(CKD)患者の低栄養
看護目標:食事制限を守りながら良好な栄養状態を保つ
中等度以上の腎機能障害のあるCKD患者さんでは、たんぱく質・エネルギーの不足が合併症発症率や死亡率と関連しているとされます7)。しかしCKDではたんぱく質を制限した場合、炭水化物や脂質からの摂取量を増やし、低栄養に陥らないようにすることが重要です。最近では、サルコペニアを合併したCKD患者では、たんぱく質の制限を緩和するガイドラインが作成されています。

低栄養の看護計画
低栄養の看護計画について、観察計画(OP)、ケア計画(TP)、教育計画(EP)ごとにご紹介します。
低栄養の観察計画(OP)
OPでは、目や耳で得られた観察結果より、具体的な栄養状態やその原因を明確にします。
- ふだんの食習慣(摂食量、好みの味付け、好きなもの、食事の環境など)や活動量
栄養状態が悪化する前の食習慣を聴取し、栄養状態が悪化した原因の判断材料とします。また食べ物の好みを把握しておくことは、食事援助を行う際に重要です。 - 現在の食事の状況(食欲の有無、摂食量、食事の環境など)や活動量
栄養状態が悪化する前の状況と比較することで、低栄養の原因をより厳密に探ることができます。また活動量が低下していると、空腹感が起きないため食が進まず、低栄養の原因となります。 - 食事に関する身体機能の状態
舌や首周りの筋肉が緊張していると、飲み込みづらいため食事が進まない原因となります。また口腔内や口腔周囲の過敏も食べづらさ・飲み込みづらさの要因となります。そのほか、食事に必要な上肢の動きの障害の有無、座位での食事の困難さなども重要な要素です。 - 低栄養の原因
食欲不振のほか、口腔内の炎症、下痢・便秘、吐き気・嘔吐など、辛い症状が原因で食事ができなくなっていることも考えられるため、これらも確認します。 - 基礎疾患の治療や処置内容
基礎疾患がある場合はその治療が優先されますが、抗がん剤などの薬物の副作用や、検査・処置によって食が進まず、低栄養になっている場合があります。 - 食事に対する思い、好み、環境など
施設で提供される食事が好みに合わない、食器が使いづらい、などが食の進まない原因となっていることもあります。また部屋の環境(不快な臭い、一人きりでの食事)や心理的ストレスの有無は食事をしようという思いに影響します。 - 検査データの確認
BMIや血液検査結果から栄養状態を評価します。
低栄養のケア計画(TP)
TPでは、実際に実施するケアを抽出します。
- 患者さんの好みに合わせた食事の提供
管理栄養士や調理師との調整のもと、できるだけ患者さんが食べたいと思うような食事の提供を工夫します。工夫ができる部分としては、提供食材、調理法(食形態)、盛り付け、提供温度、経腸栄養剤を含む栄養補助食品などの使用や変更などがあります。
- 食事環境の調整
部屋やテーブルを清潔にする、臭いのあるもの(おむつ入れなど)の撤去など、患者さんが楽しく、快適に食事ができるような環境を整えます。また散歩などの活動を通して、空腹感を感じさせるのもよいでしょう。 - 基礎疾患や治療、薬物療法に応じた食事の調整
疾患や治療によって低栄養となるのは、症状が辛くて食事がとれない場合、脳卒中の回復期・維持期などで通常の食事が難しい場合、嚥下障害がある場合、抗がん剤治療による副作用で食欲不振となっている場合などが考えられます。調理法の工夫などで対処が難しい場合は、患者さんの状態や不足栄養素に応じた栄養補助食品などを上手に活用しましょう。 - 口腔ケア
嚥下障害のある患者さんでは、食前の口腔ケアは誤嚥性肺炎リスクを減らす効果が期待できます。また食前のケアは唾液の分泌を促進し、舌やあごの準備体操にもなります8)。 - 心理的ストレスの軽減
なにか悩みがありそうな場合は話をよく聞きましょう。食事についても指示的にならず、共感しながら寄り添うことが重要です。思うように摂食量が増えないようなときでも、指摘せずにそばで見守るようにしましょう。 - 栄養補助食品などの活用
食欲がないときは、1回の食事の量を減らし、食事の回数を増やしましょう。少量高カロリーの栄養補助食品などを活用するとカロリーアップがしやすくなります。
低栄養の教育計画(EP)
EPでは、患者さんが良い状態を維持するために必要と考えられる教育的援助の内容を決定します。
- 食事量に関する指導
「あまり動かないから食事も少なくてよい」など栄養に関する知識が不足している場合は、高齢であっても十分な栄養が必要であることを指導し、栄養に関心をもってもらうようにしましょう9)。 - 栄養バランスに関する指導
手軽にとれる炭水化物が食事の中心となっていてたんぱく質やビタミン・ミネラルが不足しているような人の場合は、骨折や免疫力の低下、筋力低下のリスクを伝え、不足栄養素を積極的に摂ってもらうようにしましょう。特定の栄養素を配合した栄養補助食品などを紹介してもよいでしょう。
低栄養の観察項目とアセスメント
低栄養のアセスメントでは、看護計画を立案するにあたって必要となる情報を収集するために、以下のような枠組みでの観察と得られた結果の分類を行うとよいでしょう。
- 患者さんの全般的な状態
既往歴や服薬状況、治療中の疾患による身体症状など - 食事の状況
現在の摂食状況、食事に関わる身体機能(嚥下機能、上肢の機能、姿勢を保持する能力など) - 看護者の観察結果
食事に対する患者さんの思い、食事時の表情など - 検査データ
- ・身体計測データ
身長、体重:
体重は、BMIなどによって基準値との比較で評価する場合と、健常時からの変化率や変化した期間といった個人間の比較で評価する場合があります。
握力:
フレイルが疑われる患者さんには、筋力の評価として握力が用いられることがあります。 - ・生化学検査データ10, 11)
血液中の成分からからだの状態を評価するもので、栄養状態の指標としては血清総たんぱく(TP)、アルブミン(Alb)、トランスサイレチン(TTR)、総リンパ球数(TLC)、トランスフェリン(Tf)、コリンエステラーゼ(CH-E)、総コレステロール(TC)等があります。いずれも、栄養状態が悪いと低下します。 - ・視触診結果
総合的外見、四肢、筋肉、骨格、皮下脂肪、口、目、皮膚、毛髪、爪などを見たり、触れたりして栄養状態を評価します。
一般に栄養状態が悪いと、筋肉量や皮下脂肪量の減少による骨の突出、張りがなく乾燥した皮膚、もろく青白い爪、脱毛や毛髪のぱさつきなどがみられます。
- ・身体計測データ
